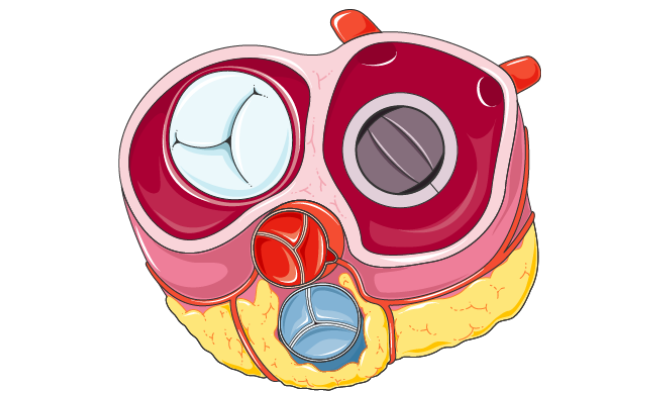
Vormen van kleplijden
Om een goede bloedcirculatie te garanderen, is het belangrijk dat het bloed in één richting stroomt. Onze hartkleppen spelen hierbij een uiterst belangrijke rol. Als één of meerdere van deze hartkleppen falen, kan het bloed niet goed rondgepompt worden.
Waar ontstaan de meeste problemen?
Hartkleppen bewegen niet uit zichzelf, maar door drukverschillen in de bloedstroom. Hartkleppen slijten sneller als ze onder hoge druk staan. In de linker harthelft, waar de aorta- en mitralisklep zich bevinden, zijn de drukken hoger dan in de rechter harthelft. Daarom komt aorta- en mitraliskleplijden het vaakst voor.
Vormen van kleplijden zijn klepstenose, klepinsufficiëntie en gemengd kleplijden.
Klik op het type kleplijden voor meer informatie.
Als een hartklep verstijfd, vergroeid of vernauwd is, opent die niet meer zoals het hoort. Dat maakt de bloedstroom moeilijker, waardoor het hart meer kracht moet gebruiken om het bloed doorheen de vernauwing te pompen. In dat geval spreken we van klepstenose.
Wanneer een hartklep niet goed meer afsluit, stroomt het bloed in de verkeerde richting terug. Als gevolg daarvan wordt het hart overbelast en zet het langzaam uit. De medische term voor een lekkende klep is een klepinsufficiëntie.
Als er bij eenzelfde hartklep zowel klepstenose als klepinsufficiëntie worden vastgesteld, is er sprake van gemengd kleplijden.
Oorzaken
Kleplijden kan verschillende oorzaken hebben. Soms is de onderliggende oorzaak onbekend. We maken een onderscheid tussen klepafwijkingen die aangeboren zijn of zich in de loop van het leven ontwikkelen.
Klik op het type kleplijden voor meer informatie.
Aangeboren klepafwijkingen ontwikkelen zich al vóór de geboorte en vergroten de kans op een hartklepoperatie op latere leeftijd. Sommige kinderen moeten hierdoor na hun geboorte een hartoperatie ondergaan.
Deze klepafwijkingen ontstaan in de loop van het leven. Kleplijden neemt meestal langzaam toe met de tijd. Blootstelling aan risicofactoren verhoogt uw kans op het ontwikkelen van kleplijden.
Risicofactoren voor verworven kleplijden
- Ouderdom is een van de meest voorkomende oorzaken van kleplijden. Naarmate u ouder wordt, kan een hartklep verslijten (degenereren) of neemt de soepelheid af door verkalking.
- Ziekte
- Acute gewrichtsreuma als kind kan een ontstekingsproces in gang zetten waardoor de hartklep kan verlittekenen.
- Bindweefselziektes (bv. syndroom van Marfan) kunnen het hart aantasten.
- Infectie van de hartklep (endocarditis): bacteriën kunnen via de bloedbaan het hart bereiken en zich vasthechten op de hartkleppen waardoor deze beschadigd raken.
- Een hartinfarct kan de functie van een hartklep negatief beïnvloeden.
- Cardiovasculaire risicofactoren zoals een verhoogde bloeddruk, cholesterol en diabetes mellitus vergroten de kans op hart- en vaatziekten.
- Bestraling van de borstkas kan de hartkleppen aantasten. De medische term hiervoor is radiotherapie-geïnduceerd kleplijden.
- Gebruik van medicatie en amfetamines
- Familiale voorgeschiedenis van kleplijden vergroot uw risico om het zelf ook te ontwikkelen.
- Trauma van de borstkas.
Symptomen
Hebt u last van één of meerdere van onderstaande symptomen? Raadpleeg dan een arts. Deze symptomen kunnen mogelijk wijzen op kleplijden.
De mate waarin u de klachten ervaart, zal verschillen naargelang de aard en de ernst van het kleplijden. Klachten ontstaan meestal in een gevorderd stadium van kleplijden.
- Kortademigheid (vooral bij inspanning of bij neerliggen)
- Vermoeidheid
- Pijn of drukkend gevoel op de borst
- Zwelling van de voeten, enkels, benen
- Plotse gewichtstoename
- Hartkloppingen
- Duizeligheid
- Bewustzijnsverlies
Behandeling
Afhankelijk van de aard en de ernst van uw kleplijden, zijn verschillende behandelingen mogelijk. Na de diagnose beslist uw cardioloog samen met u en het multidisciplinaire hartteam welke behandeling het meest aangewezen is.
Onderzoeken en diagnose
Bij vermoeden van kleplijden zal u één of meerdere onderzoeken moeten ondergaan om de aard en de ernst van uw klepaandoening vast te stellen.
- Klinisch onderzoek
- Elektrocardiogram (ECG)
- Transthoracale echocardiografie (TTE)
- Transoesofagale echocardiografie (TEE)
- Radiografie (RX)
- CT-scan
- MR-scan
- Inspanningstest
- Holter-ECG
- Hartkatheterisatie
Afspraken
-
+32 16 34 42 49 - werkdagen van 8 tot 12 uur en van 13 tot 16.30 uur
-
hartklepziekten@uzleuven.be (verpleegkundig consulenten hartklepziekten)
Specialisten