Comment se déroule la simulation?
- En entrant dans la salle de simulation, nous vous demanderons naturellement de mentionner votre nom, votre prénom et votre date de naissance.
- Ensuite, vous vous allongerez sur la table de traitement exactement de la même manière que pour chaque séance de protonthérapie. La position choisie sera celle qui est la plus confortable pour vous et qui convient au mieux pour le traitement. La position dans laquelle vous serez dépend aussi de la localisation de la tumeur.
- Pour les patients irradiés au niveau du thorax, de l’abdomen ou des membres, de petits « points de tatouage » sont généralement réalisés sur la peau. Ceux-ci sont réalisés au moyen d’une fine aiguille. Les points de tatouage sont très petits et s’effacent avec le temps. L’infirmier ou l’infirmière vous dira préalablement où ils seront placés.
- Pour les patients irradiés au niveau de la tête ou du cou, un masque d’immobilisation est confectionné au cours de la simulation. Si c’est votre cas, vous recevrez les informations à ce propos (voir également plus loin dans cette brochure). Parfois, un point de tatouage est réalisé au niveau de la poitrine ou de l’abdomen.
- La durée d’une simulation peut varier entre une heure et une heure et demie.
- Si un produit de contraste intraveineux doit être administré, vous devez être à jeûn. Nous en discuterons avec vous au préalable. Vous ne devez rien manger ni boire pendant les 4 heures qui précèdent. Vous pouvez prendre des médicaments.
- A la fin de la simulation, l’infirmier ou l’infirmière vous transmettra vos rendez-vous pour les séances de radiothérapie (jours et heures) et vous donnera le numéro de téléphone du secrétariat.
Le masque de radiation
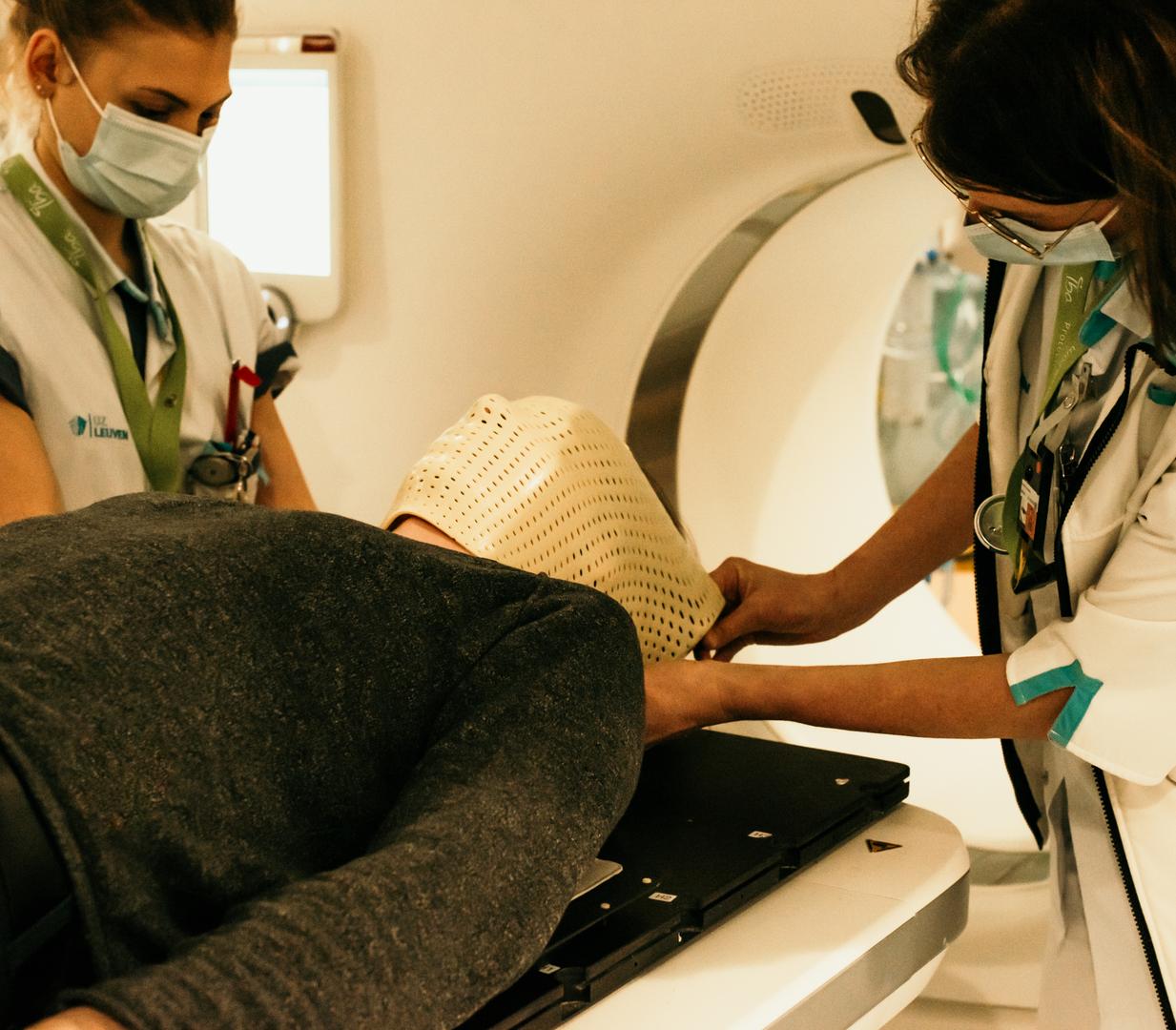
Si vous devez être irradié sur la tête ou le cou, un masque d'irradiation individuel sera fabriqué.
Vous êtes allongé(e) sur le dos sur la table de traitement, la tête et le cou sur un coussin spécialement conçu pour vous. Le radiothérapeute-oncologue et le personnel soignant déterminent la position de la tête et du cou. Le masque est réchauffé afin de devenir mou puis est moulé sur votre visage et votre cou. La chaleur est tout à fait supportable.
Le masque ne colle pas à votre peau ou à vos cheveux et peut être enlevé facilement. La confection du masque prend environ une demi-heure.
Le masque d'irradiation et le support de tête (coussin) sont conservés dans la salle de traitement pendant toute la durée de la protonthérapie et ne sont utilisés que pour vous.
Plan de traitement
À l’aide de ces images et d’un logiciel informatique de pointe, le radiothérapeute-oncologue et le physicien médical établissent un plan de traitement individuel. Ce plan détermine, entre autres, le nombre et la direction des faisceaux de protons nécessaires pour irradier la tumeur aussi précisément que possible et épargner au maximum les tissus sains environnants.